¿Cuándo ir a Urgencias?
La obsesión enfermiza por la seguridad, tan propia de la cultura inglesa, tiene uno de sus iconos en este mantra legendario que se repite a cada minuto por la megafonía del fascinante underground londinense: “Mind the gap”. O sea, que tengamos cuidado con ese hueco tan traicionero para el pie distraído que queda justo entre el tren y el andén. De tan machacona exposición es posible que se acabe interiorizando el mensaje y que estemos siempre vigilantes de no meter, literalmente, la pata, pero lo habitual en estos casos es que acabemos ignorando un estímulo continuamente repetido por la saturación de los receptores.
Sucede que, de tanto tenerlo delante y de tanta advertencia, dejemos de ver el gap, la brecha, o lo que sea que estemos mirando. Y, lo que es peor, que acabemos aceptando que esa brecha es sin duda inevitable porque forma parte de la cotidianidad. El sistema sanitario no es una excepción: las brechas, los huecos y los gaps están por todas partes. Es algo que ocurre en todas las organizaciones y es natural que cada modelo tenga sus espacios en blanco de mejora. La idea es precisamente señalarlos para corregirlos desde la crítica constructiva y la aceptación del error como fuente natural e inevitable de aprendizaje.
El tema que hoy me ocupa, de cómo usamos los servicios de urgencias, me parece un buen ejemplo de ello, y propongo la digitalización como una herramienta muy poderosa para aportar soluciones.
La polémica
En los corrillos de las redes sociales se amontonan de manera periódica ciertas polémicas que, por más vueltas que se les de, no hay manera de resolver. Somos una cultura maniquea por naturaleza, con un tropismo por la polarización extrema que frena cualquier intento de enfocar el problema desde ángulos nuevos. Hace muy poco saltó de nuevo el debate sobre cuándo se debe acudir a urgencias a raíz de un comentario por parte de una conocida divulgadora científica en base a una experiencia personal reciente, que afortunadamente acabó de manera exitosa, pero levantando el revuelo habitual en estos casos entre los defensores y los detractores de su argumento, como no es difícil de imaginar
Las dos escuelas
Aunque es evidente que los hay de todo tipo, el escenario habitual prototipo de un servicio de urgencias hospitalario es una sala abarrotada de personas esperando mucho tiempo para que les vea «alguien» y les hagan «algo», con un conjunto de profesionales probablemente saturados y en mayor o menor grado quemados y, por desgracia, con un perfume en el ambiente que recuerda demasiado a la despersonalización y a la soledad, tanto de los pacientes de muchos de los que allí trabajan. No es un entorno fácil de trabajo, e incluso las instalaciones en ocasiones presentan un aspecto más que mejorable.
Si en este escenario le decimos a la gente: “no vengan ustedes a urgencias a no ser que estén graves, porque esto se colapsa”, asumimos que cualquier persona es capaz de saber en base a su conocimiento cuándo está grave, lo que a todas luces es más que discutible. Si en vez de este consejo, que aunque razonable no deja de ser arriesgado, les proponemos a los usuarios que “no tengan reparos en venir a urgencias si se encuentra mal”, nos exponemos a inundaciones masivas por una demanda de atención a todas luces excesiva para el volumen de recursos disponible.
Entonces, ¿qué hacemos?
¿Vamos o no vamos a urgencias?
¿Qué tenemos que aconsejar?
El problema de los falsos negativos
Creo que esta pregunta, a día de hoy, es incontestable. El principal motivo es que existe un porcentaje de personas (pocos, pero reales como usted y como yo, de carne y hueso) que no teniendo una sintomatología florida o incluso teniéndola pero considerandos ellos mismos no estar mal, sí que pueden correr un cierto peligro. E incluso existen casos en los que tras una evaluación médica reglada ese riesgo puede permanecer oculto. Son, usando un símil estadístico de andar por casa, los falsos negativos.
¿Cómo se trabaja en urgencias?
Imaginemos que tenemos un grupo de personas que acuden a urgencias, cada uno por su motivo particular. De todos ellos, y simplificando para ayudar a la comprensión del razonamiento, habrá algunos que estén graves o que presenten un riesgo vital elevado (que afortunadamente serán los menos), y otros en los que no hay riesgo real, independientemente de que puedan tener molestias de otro tipo que deban ser atendidas. Nuestra misión es en primer lugar determinar a qué grupo pertenece cada persona: con riesgo o sin riesgo.
Para ello realizamos la historia clínica, los exploramos, establecemos hipótesis diagnósticas, solicitamos diversas pruebas (analíticas, radiografías, etc.) y finalmente elaboramos un juicio clínico y tomamos una decisión. Es posible que tengamos un diagnóstico claro o, como sucede habitualmente, tengamos sólo una hipótesis diagnóstica con la que trabajar, y, en función de estas dos variables, decidimos si el paciente puede irse o debe quedarse o qué debemos hacer.
Simplificando mucho e, insisto, con el objeto de ilustrar el razonamiento, cuando los profesionales evaluamos a un paciente en un escenario de urgencias, tenemos grosso modo, cuatro posibilidades que resumimos en este gráfico adjunto:
Cuadrante riesgo-detección
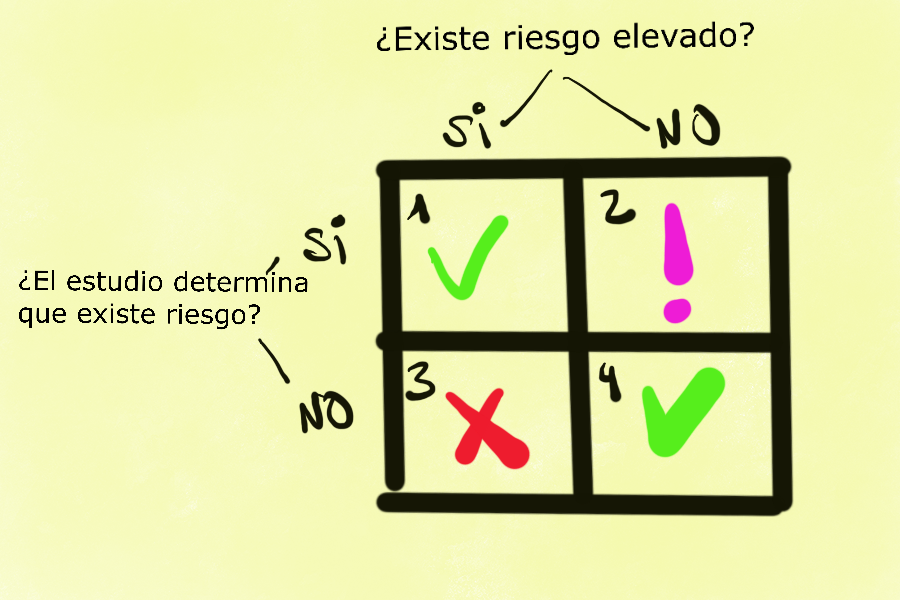
Estas cuatro posibilidades significan cosas muy diferentes.
1-El paciente efectivamente tiene una condición peligrosa para su vida, está grave, y lo hemos detectado (verdaderos positivos, cuadrante 1)
2-El paciente no está grave y nuestra valoración no aporta datos que indiquen lo contrario (verdaderos negativos, cuadrante 4)
3-El paciente está grave o corre peligro pero NO lo hemos detectado (falsos negativos, cuadrante 3)
4-El paciente no está grave pero por algún motivo los tests o nuestra evaluación muestran alteraciones que nos hacen pensar lo contrario (falsos positivos, cuadrante 2)
La lucha diaria en las urgencias es fundamentalmente procurar que las personas a las que se les da el alta no estén en situación de peligro y asegurar que no se escapa nada grave (que no tiene por qué no ser importante) cuando en base a nuestro análisis no se haya detectado nada grave.
El significado de cada cuadrante
La situación idónea es obviamente la que ocurre en los cuadrantes 1 y 4, en la que nuestra evaluación ha sido la correcta: hemos detectado gravedad cuando la hay y la hemos descartado cuando no existe.
El cuadrante 3 es el más peligroso por así decirlo, y nuestro empeño como decimos se trata de evitar en la medida de lo posible los falsos negativos.
La situación del cuadrante dos es compleja y no del todo infrecuente, puesto que las máquinas pueden arrojar resultados erróneos y, lo que es más importante, los resultados deben siempre ponerse en contexto del paciente, pues el mismo resultado de un valor de hemoglobina en sangre no significa lo mismo en un joven de veinte años que en una persona dependiente de noventa y ocho. Este escenario es una fuente de sobrediagnóstico y sobretratamiento, un tema que se escapa nuestro análisis en este momento pero que repercute de manera notable en nuestro sistema, y no precisamente para bien. Es otro gap que analizaremos en su momento
La incertidumbre
¿Es posible que un paciente aparentemente sano, sin una clínica llamativa y con exploraciones normales, tenga «algo» potencialmente grave?
Sí. Este es el grupo de falsos negativos: aparentemente está todo bien (tests, exploración, clínica y resto de datos negativos) pero en realidad el paciente no lo está. Es un escenario muy improbable cuando se evalúa de manera reglada al paciente, pero siempre es posible. Lo habitual es que la gravedad aparezca reflejada en el conjunto de datos que extraemos de nuestro análisis y normalmente esos parámetros se alteran de una manera muy clara.
¿Y es posible, además, que ese paciente en que no se detecta nada relevante tenga algo que no sea grave, pero que pueda ser importante?
También, pero lo más importante o es necesariamente lo más grave
La distinción entre grave e importante
“Importante” no siempre es urgente o grave. La “urgencia” es un concepto relativamente elástico, que puede suponer “riesgo vital”, en primer lugar, (en cuyo caso a veces hablamos de emergencias), o a alguna condición particular que provoque un sufrimiento inaceptable que requiera de un abordaje precoz.
El riesgo vital siempre es prioritario sobre otra circunstancia que sea más o menos molesta o incómoda. Siempre se intenta detectar y atender en primer lugar al paciente más grave, independientemente de que tenga más o menos síntomas o si ha llegado antes o después.
¿Y qué es “importante”?
Importante es cualquier condición que a una persona le afecte, sin más. Puede ser patología crónica, una enfermedad concreta que a corto plazo pueda generar secuelas, un proceso oncológico, etc. Lo importante siempre tiene un componente subjetivo que no se debe obviar. Lo que es importante para mí puede no serlo para los demás, y viceversa.
La misión principal de los servicios de urgencias no es necesariamente realizar diagnósticos precisos, sino calibrar el riesgo y tratar de estabilizar y dar el soporte inmediato a aquellas situaciones en las que la vida depende de ello. Y si este riesgo no es evidente, deben tener la capacidad técnica de evaluarlo y decidir si es necesario un período de observación, un ingreso, o si puede darse el alta con un control ambulatorio.
Recordemos que en realidad la medicina es un ejercicio de probabilidad condicionada donde se evalúan posibilidades y donde no podemos hacer todas las pruebas a todo el mundo para asegurar un diagnóstico o excluir otro, pues estaremos sobrediagnosticando y generando iatrogenia, sin contar con un derroche de recursos totalmente desproporcionado.
¿Por qué vamos a urgencias?
En realidad, no creo que nadie quiera ir a urgencias por gusto. Lo que la sociedad está demandando es inmediatez en la atención, exactamente igual que en el resto de servicios a los que nos estamos acostumbrando: películas a un click, comida a domicilio en otro click, billete de avión a dos clicks. Se está haciendo perceptible la brecha entre el ciudadano y su acceso al sistema sanitario, una brecha que siempre ha existido pero ahora destaca al desvanecerse de manera fulminante las barreras tradicionales de otros servicios.
Recuerden cómo empezamos: mind the gap.
La brecha surge porque en estos momentos los recursos del sistema parten de un modelo muy orientado a los extremos, desde lo muy grave y urgente en uno a lo que puede esperar días en el otro, con bastante menos recursos entre medias y que nos obliga a elegir uno de los dos bandos.
El dilema y el debate en realidad es si el sistema debe o no contemplar la demanda de inmediatez. Es un aspecto que ahora no se considera argumentando falta de recursos, de educación sanitaria, o incluso emitiendo un juicio de valor sobre la ética de consultar de manera urgente por patologías banales.
El argumento de que los recursos es limitado y que hay que racionalizarlos es obvio, pero puede revisarse su validez en este escenario en el que sólo disponemos de un modelo polarizado en el que uno decide si va a urgencias (en cualquiera de sus formas) o se espera hasta que lo atiendan en su centro de salud o en algunos de los dispositivos híbridos (urgencias de los centros de salud) creados a tal fin.
Mi tesis es que si se ofrece un servicio que asesore la gravedad, resuelva situaciones no necesariamente graves ni urgentes desde el primer momento que surge la demanda y que al mismo tiempo detecte lo que necesita atención temprana, los servicios de urgencias aliviarán su carga, el trabajo sería mucho más eficiente y orientado, y se ahorrarían recursos tras invertir precisamente en solucionar esa demanda.
Se trata de cubrir la brecha con nuevas herramientas y no forzar a saltarla desde uno u otro lado.
Cómo intentamos, sin éxito, saltar la brecha
1-Aumentar recursos
La idea que nos surge de manera natural es aumentar recursos en forma de más servicios de urgencias y más centros de salud abiertos a todas horas. Más médicos, más personal y de forma inevitable, más gasto para añadir a la factura que ya nos está dejando la medicina moderna, con tecnologías y tratamientos mucho más caros que hace un par de lustros. ¿Sería asumible ese gasto? ¿En qué condiciones trabajarían toda esa miríada de profesionales? Pero sobre todo, ¿no estamos de esa manera perpetuando la ineficiencia al mantener el sistema polarizado y de emplear demasiados recursos para enfrentar problemas menores?
2-Educar en salud
Otro pensamiento evidente es educar en salud, aspecto fundamental que a buen seguro daría sus frutos, pero pensemos que si ya es complejo para un profesional cualificado valorar la gravedad o la situación de un paciente en determinadas circunstancias, para una persona sin conocimientos médicos tomar una decisión errónea con él mismo o con sus familiares puede suponer una carga insoportable.
Trasladar toda la responsabilidad a un usuario sin más formación que el sentido común no me parece justo, porque no todos somos igual de competentes en todas las áreas de la vida. Ni con toda la buena voluntad se pueden dejar de cometer errores graves.
No estamos hablando de personas que acuden a urgencias por caspa o catarros otoñales, ni de por qué los días de la Champions la sala de urgencias es un desierto. Este abuso es evidente y esa es la parte básica que la educación en valores y sentido común (más que la propiamente sanitaria) debiera cubrir. Esto empieza en casa desde pequeños y en el colegio, pero al margen de estos absurdos existe un espectro amplio fuera de la anécdota y lejos de la urgencia evidente que precisa considerarse.
La digitalización en salud: el puente
Si la brecha no se cubre necesariamente ni con más personal ni con más educación, podemos plantear abordarla con un cambio de perspectiva. ¿Cómo cubrir todo ese espectro de demanda? ¿Cómo asesorar la gravedad o no de la situación?
Me parece inevitable pensar que hoy en día la digitalización es la respuesta natural a este problema. Recordemos que no estamos demandando una atención especial y cercana o un consejo relativo sobre si empezar quimioterapia o cirugía: tenemos un problema y queremos, sobre todo, saber si puede ser potencialmente grave y, tanto si lo es como si no, solucionarlo cuanto antes. Estamos demandando sin saberlo una estimación del riesgo, y para ello necesitamos (igual que en urgencias) dos cosas: datos y conocimiento.
¿Qué nos permite una tecnología que nos permita combinar estos dos elementos?
Enumeremos algunas posibilidades:
1-Monitorización a distancia
Los datos cada vez los podemos obtener con más facilidad a distancia, con dispositivos que registran parámetros fisiológicos de nuestro interés en tiempo real. El maletín digital del médico es un buen ejemplo de ello, y con el tiempo la irrupción de dispositivos inteligentes capaces de medirnos por fuera y por dentro (véase sin ir más lejos el Apple Watch o las pulseras de
fitness) estarán a la orden del día en los domicilios, sin necesidad incluso de intervención humana. Podemos tener una fotografía ajustada de la fisiología de la persona, en cualquier momento, lo que permite evaluar riesgo vital y analizar tendencias, aspecto fundamental a la hora de asesorar la gravedad de un paciente.
2-Comunicación efectiva
La videoconsulta o la comunicación asíncrona por canales seguros, que permitan ver y escuchar al paciente, es otro pilar fundamental en este escenario. Simplemente la posibilidad de establecer una comunicación rápida y eficaz con el equipo médico que conoce mi problema, sin tener que repetir hasta la saciedad todo mi historial a unos desconocidos por enésima vez, evita visitas innecesarias a urgencias. Y por lo demás es siempre interesante escuchar qué y cómo nos cuentan sus problemas o dudas. El análisis inteligente de voz y gestos se postula como otro añadido de valor a la hora de asesorar riesgo o descompensación.
3-Toma racional de decisiones
El conocimiento conviene recordar que lo tenemos en el cerebro y en los repositorios, no en los edificios. El el que interpreta los datos y la información y toma decisiones. Para ello, la combinación de modelos de inteligencia artificial con humanos se muestra una opción de futuro clara a la hora de descartar patología y asesorar riesgo. En China ya existen robots médicos por las calles, y es cuestión de tiempo que lleguen a nuestro entorno. ¿Puede un algoritmo asesorar gravedad? Ya se trabaja en ello, y recordemos que los modelos analógicos de triaje de los hospitales están basados en algoritmos validados. La clave es saber qué datos deben registrarse y cómo deben analizarse, teniendo en cuenta que los modelos son todavía experimentales, limitados, y tienden a valorar condiciones particulares (riesgo de infarto, de muerte, etc.) más que generales, pero existen ya iniciativas como Babylon en el Reino Unido, un modelo funcional donde el usuario recibe asesoramiento médico por un chatbot. ¿Mejorable? Seguro que sí. Pero no podemos dejar de explorar estas vías.
4-Minimizar el error humano
Evitar los falsos negativos implica además evitar errores de interpretación propios del ser humano, bien por desconocimiento, falta de entrenamiento o simplemente fatiga: no son raros los casos de radiografías y electrocardiogramas, por poner un ejemplo, informados como “normales” que en realidad nunca lo fueron y que podrían ser determinantes en la valoración de nuestro paciente. Aquí la máquina con capacidad de aprendizaje y sin fatiga tiene una ventaja definitiva. No la subestimemos.
5-Adelantarse al problema
Y, como siempre, ¿por qué no tratar de evitar la visita a urgencias anticipándonos a la enfermedad? Estoy convencido de que la medicina predictiva, con aquellos sistemas inteligentes que nos alertarán de posibles descompensaciones evitables, supondrá un cambio radical en la atención a los pacientes crónicos, que recordemos son uno de los principales usuarios de los servicios de urgencias y un colectivo que no siempre necesita de ellos. La combinación de esos datos y el conocimiento acumulado encuentran aquí terreno más que fértil para ofrecer una alternativa a la incertidumbre de cuándo se necesita intervenir.
Atravesando el valle inquietante
La suma de esa capacidad de registrar, almacenar e interpretar datos que nos ofrece la digitalización es a mi juicio la base para cerrar muchas de las brechas que tenemos en el sistema. Puede que nos resulte extraño o que sintamos recelo hacia los algoritmos o hacia esta nueva forma de trabajar y de ser atendidos. Por supuesto que son modelos que deben probarse, validarse y revisarse con regularidad y donde no cabe un simple acto de fe en aras de la modernidad. En absoluto.
Que un humanoide decida que yo no tengo que ir a urgencias y que puedo tomar paracetamol no deja de ser inquietante. Pero recordemos que la mayor parte del tiempo que volamos en un avión lo dirige un robot, que los anuncios tan apropiados que nos hace Netflix también es cosa de una máquina, y que a día de hoy, ya hay artilugios que son mejores que nosotros en actividades hasta la fecha profundamente humanas.
¿Por qué no nos aprovechamos de ello?
I robot
La máquina además está disponible veinticuatro horas, no se cansa ni se fatiga y sobre todo, y quizás lo más importante, no juzga como banal ese dolorcillo que te despierta a las tres de la mañana. El sistema está ahí para aplicar con objetividad el razonamiento clínico y aumentar la probabilidad de que no se escape nada relevante y detectar lo que al humano no resultaría tan evidente. No nos sustituye, sino que nos complementa y nos ayuda a llegar a zonas oscuras y vacías que fuerzan una polarización a todas luces negativa para la eficiencia y sostenibilidad del sistema, y sobre todo no ayuda a mantener una calidad asistencial ni de condiciones óptimas de trabajo y confort para pacientes y profesionales.
La mayoría de las personas que acuden a urgencias no tienen una condición urgente, sino que usan un recurso que tienen disponible por no tener a mano otro más accesible y resolutivo en ese momento. Insisto: una cosa es el abuso y otra es juzgar la intolerancia a la incertidumbre de las personas, o pretender que todo lo que no sea riesgo vital no supone ningún problema ni es importante para el paciente, simplemente porque no lo es para nosotros.
La oportunidad
Siempre recuerdo aquel hombre que me abrazó en una guardia de urgencias, hace años, a la que acudió llorando desesperadamente por un dolor de muelas espantoso resistente a todo tipo de analgésicos, y que sólo cedió, y dejó de llorar, cuando le puse un poco de anestésico en la boca.
¿Estaba grave?
No.
¿Debí mandarle al dentista y cuestionar su visita porque no estaba grave?
Yo creo que tampoco.
Y tampoco aquel señor que decidió bajar a urgencias porque, estando visitando a un familiar ingresado, notó una molestia en el abdomen. Un dolor epigástrico, en la boca del estómago, que a veces, como fue el caso, es la consecuencia de un infarto de miocardio en la parte inferior del corazón. El hombre vino por su propio pie, para más señas, y a la media hora ya estaba en la sala de hemodinámica.
Esta es la vida real.
Es absurdo tratar de responder a una pregunta incontestable. Por eso no puedo decirles cuándo deben ir o no a urgencias. Lo que me pregunto es si estamos dispuestos a cambiar un modelo lleno de agujeros por otro mucho más humano y sostenible que mire de cara al sigo XXI.

