Uno de los conceptos más difíciles de integrar en nuestra vida y que peor explicamos los médicos es la idea de “riesgo”. La cosa tiene su miga, pues una gran parte de la medicina se ocupa en exlusiva de gestionar determinados riesgos para la salud, tanto a nivel individual como para el colectivo de la población general. Es necesario educar de una manera activa, tanto a la profesión sanitaria como a sus clientes potenciales, en qué consiste esta parte fundamental de nuestro trabajo si queremos que sea aceptado y asumido. A los primeros, a nosotros los profesionales, porque tenemos que explicar lo que hacemos si queremos que nos hagan caso. Y a la sociedad, para que entienda que no todo es dar pastillas porque sí.
¿Por qué entendemos tan mal el riesgo? ¿Y el riesgo a qué exactamente?
Si nos asusta más viajar en avión que en coche, si tenemos más miedo a vacunarnos que a no hacerlo, entonces estamos actuando en contra del riesgo objetivo a morir y de la simple lógica matemática, que demuestra que es peor montar en coche que volar en avión, o sufrir las consecuencias de padecer una enfermedad frente a los posibles efectos secundarios de la vacuna correspondiente.
Por simplificar, llamamos riesgo a la probabilidad de tener problemas. Si el número de personas que mueren en accidentes de coche supera al de los que mueren en avión (como es el caso), es más probable (el riesgo es mayor) de morir viajando en coche que en avión. Por eso afirmamos que el avión es más seguro que el coche.
(Una definición más seria y científica del concepto de riesgo estadístico la tenemos aquí, pero sirva la simplificación para no perdernos.)
Sin embargo, aunque los números sean claros, nuestra percepción subjetiva es la contraria: una máquina gigantesca que vuela no puede ser más segura que algo que rueda sobre el suelo. Nuestros sesgos cognitivos nos hacen inclinarnos más hacia determinadas creencias y a suposiciones aparentemente lógicas y congruentes (pero en este caso falsas), que hacia los datos reales y objetivos.
¿Se pueden imaginar los números?
Por lo general, a la hora de tomar decisiones, una abstracción matemática es menos poderosa y atractiva que una emoción visceral. Si alguien le dice que usted tiene un riesgo de padecer un infarto del 1%, ¿qué quiere decir exactamente? ¿Cómo integra usted ese dato en su vida ordinaria? ¿Quiere decir que es usted uno de cien, que una de cada cien personas como usted está fatal, que le queda un día de vida?
¿En realidad, ese dato es bajo, normal, alto? ¿De dónde sale esa cifra?
Pero si le digo que, de cada cien personas como usted, una tendrá un infarto de miocardio en los próximos diez años, ¿resulta más palpable? Tal vez, pero sigue siendo difícil sentir la urgencia de tomar medidas.
Es muy difícil trasladar el significado de los porcentajes a la vida real, y más cuando lo que está en juego es un determinado futuro posible, no una realidad palpable. Es mucho más sencillo entender la fisiopatología de un fémur roto tras una caída. La imagen resulta evidente para el paciente que lo sufre y para cualquier otra persona que lo observe. Será discutible si lo correcto es colocar un clavo endomedular o una fijación con tornillos, pero el problema, la enfermedad, en este caso, son obvios. Por tanto, la solución es generalmente aceptable; es muy fácil comprender que hay que alinear y pegar el hueso roto de alguna manera.
De lo evidente a lo abstracto
Este ejemplo de patología evidente (un hueso roto) está en el extremo de lo obvio. Pero imaginemos un dolor abdominal, que puede suponer decenas de procesos diferentes, algunos banales y otros graves. Aquí el grado de incertidumbre aumenta y empezamos a trabajar con probabilidades, porque no sería razonable meter en un quirófano y abrirle la barriga a toda persona que presenta dolor para ver qué pasa ahí dentro. De hecho, la mayoría de las personas hemos experimentado algún dolor abdominal a lo largo de nuestra vida y casi nunca, o nunca, supuso patología grave ni se necesitó más que analgesia y paciencia. Intuitivamente, vemos que el riesgo que tenemos de padecer una patología grave al sentir un dolor abdominal aislado es bajo, así que normalmente no vamos al médico y esperamos a que se nos pase en casa.
¿Y un dolor en el pecho? Seguramente aquí nos sintamos más inclinados para buscar asistencia: sabemos que un dolor torácico puede significar un infarto de miocardio y que eso es grave. Intuimos que el riesgo de algo grave es mayor con un dolor torácico que con otro abdominal (aunque esto no tenga por qué ser así objetivamente)
Y si seguimos en el espectro, llegamos al extremo opuesto de lo obvio, que es cuando tratamos sólo el riesgo y por lo general sin síntomas: usted se toma un antidiabético oral, la pastilla para la tensión y algo para el colesterol, pero no le duele absolutamente nada ni se queja de nada.
¿Por qué tomar pastillas si me encuentro bien?
Porque estamos tratando el riesgo. Estamos intentando que no llegue en un tiempo (años, meses o días) a sufrir un pie diabético, un ictus o una insuficiencia cardiaca. Y es aquí donde es crucial entender lo que intentan hacer los sanitarios con su labor preventiva y cómo debemos responder como futuribles pacientes. La patología física no se ve, no está, pero de no tratarla existe una determinada probabilidad (un riesgo) de padecerla.
¿Y de dónde salen esos porcentajes? ¿Cómo medimos el riesgo?
Generalmente, cuando hablamos de riesgo cardiovascular, por seguir un ejemplo sencillo, lo que medimos es la probabilidad de que usted padezca, valga el ejemplo, un infarto durante los próximos diez años. Si decimos que es del 10%, significa que de 100 personas iguales a usted desde el punto de vista cardiovascular (perfil de tensión arterial, edad, sexo, niveles de colesterol, fumadores o no, etc.), 10 tendrán un infarto en unos 10 años. Lo sabemos porque llevamos muchos años siguiendo a poblaciones de personas a las que les medimos la tensión arterial, la glucosa, si fuman, si beben, cuánto pesan, etc. y registramos lo que les va pasando a lo largo de los años. Una de esos grupos (cohortes en la jerga estadística) sale de un pueblo de Massachusetts, llamado Framingham, y los investigadores llevan desde los años 50 estudiándolos y sacando conclusiones muy interesantes sobre ellos. Hay muchas otras cohortes y no entraremos en más detalles, pero quedémonos con la idea de que a medida que sabemos más cosas se van ajustando los modelos matemáticos predictivos y se crean calculadoras con las que podemos estimar ese riesgo cardiovascular.
El mito del abuelo centenario

“Pues resulta que mi abuelo vivió hasta los 95 años fumando Ducados sin filtro, comiendo torreznos para desayunar y bebiéndose un aguardiente antes de la cena, y ni un dolor”
Sí, esa es la gracia del concepto de riesgo. El 10% de cien de una determinada población de pacientes hipertensos (es un ejemplo) tendrá un infarto, pero no sabemos quiénes diez de esos 100 serán los elegidos. Y si además de hipertensos, esos cien fuman, son diabéticos, comen torreznos para desayunar y se pasan el día sentados, el riesgo puede ser del 70-80%, pero no del 100%. No todos tienen porqué tener un infarto. Habrá excepciones como la de su abuelo. El error es asumir que fumar o comer torreznos fue lo que llevó a su abuelo a los 95 y que, de hecho, el tabaco y la grasa deben ser factores protectores si llegó a vivir tanto.
Simplemente, sobrevivió a una miríada de agresiones, cosa que la mayoría no hacen. También hubo supervivientes en las guerras mundiales entre infiernos de fuego cruzado y explosiones de morteros, pero les conocemos por ser la excepción y no la norma. Su abuelo ganó un premio a la lotería. Excepcional y mucha suerte. Pero no por ello sería razonable seguir su ejemplo, porque de 100 abuelos como el suyo, pocos llegarían en esas condiciones al fin de la vida. Este mito del abuelo legendario sin duda es uno de los sesgos cognitivos que más nos apetece sacar cuando los médicos nos torturan con dietas sosas y sin alcohol. Pero es sólo eso, un mito. Que haya un superviviente de la guerra no aconseja ir a la guerra ni debemos interpretar que la guerra es saludable.
“Pero tengo un hospital cerca de casa, así que si me da un infarto, lo tengo bien”
Pues tampoco funciona así la cosa. Resulta que desde hace tiempo sabemos que los determinantes de la salud (aquellos factores que influyen en el mayor o menor grado de salud de una población) no son precisamente ni tener un hospital cerca ni ser vecino del centro de salud. De hecho, toda la infraestructura (centros de Salud, Hospitales, etc.) sólo representa poco más del 10% de toda la influencia en los resultados en salud. Lo que más peso tiene, casi al 50%, son los hábitos saludables y determinantes genéticos. Lo primero está en nuestra mano, lo segundo estará a medida que seamos capaces de trabajar de manera personalizada (y ética, pero eso es otro tema) sobre el genoma.
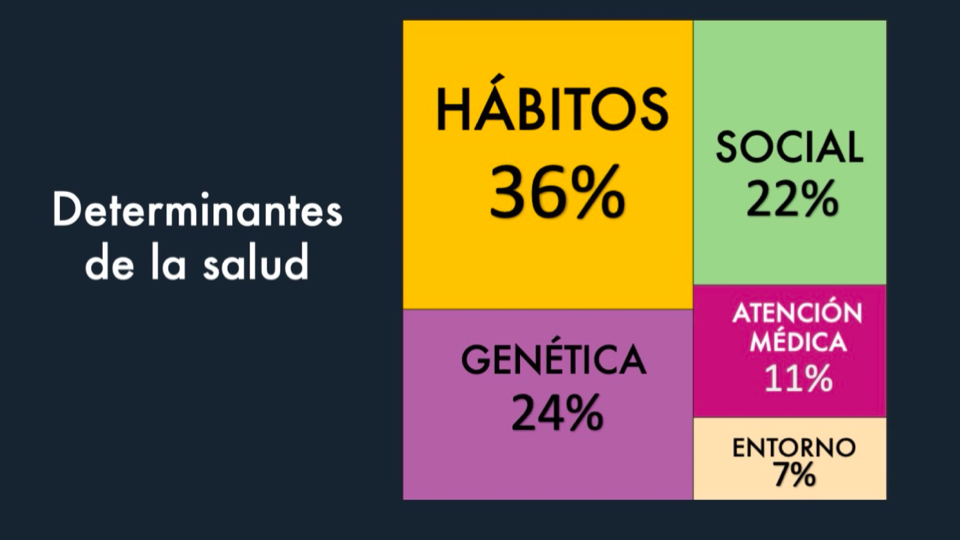
Dicho de una manera grosera: tiene más impacto sobre la salud no fumar que construir hospitales. Los tiros deben ir a no enfermar más que a tener recursos muy vistosos para tratar enfermedades evitables. Por eso es tan importante la medicina preventiva, y por eso nos empeñamos en tratar el riesgo.
Corolario
Debemos avanzar hacia un modelo de salud y no de enfermedad. Tenemos además una ayuda: la digitalización, que nos permite controlar todos esos hábitos y factores de riesgo modificables de una manera mucho más amable y quizás divertida que hace años, además de dar sólo pastillas y pocas explicaciones. Cada vez sabemos más sobre nosotros mismos, sobre lo que nos enferma y lo que nos protege, de manera que podemos implementar todo ese conocimiento en nuestra vida con más rapidez y seguridad.
Su médico no quiere hacerle la vida más complicada con la pastilla para el azúcar. Simplemente, quiere evitar que lleguen a tener que amputarle un pie. Eso es tratar el riesgo, ni más ni menos. No todos los tratamientos tratan igual el riesgo ni son igual de efectivos en su trabajo, y eso también es otro artículo, pero quedémonos con la idea de que la prevención, en cualquiera de sus formas, por lo general es mejor que la enfermedad. Sí, el refranero ya lo dice: más vale prevenir que curar. De eso se trata.

